Pankreas, často nazývaný podžalúdková žľaza, zohráva kľúčovú úlohu v našom trávení a metabolizme. Avšak, keď sa dostane do konfliktu s alkoholom, výsledkom môže byť bolestivý a život ohrozujúci zápal. Pre pacientov, ktorí sa s touto diagnózou už stretli, sa otázka konzumácie alkoholu stáva existenčnou dilemou: „piť alebo žiť“. Moderné klinické poznatky a odporúčania sú v tejto otázke nekompromisné: akákoľvek konzumácia alkoholu po prekonanej pankreatitíde zvyšuje riziko recidívy a zhoršuje dlhodobé vyhliadky. Tento článok sa ponorí do mechanizmov, ktorými alkohol poškodzuje pankreas, vysvetlí, prečo sú aj „mierne“ alebo „nulové“ alkoholické nápoje nebezpečné, a ponúkne praktické stratégie na dosiahnutie a udržanie úplnej abstinencie, ktorá je kľúčom k záchrane zdravia a kvality života.
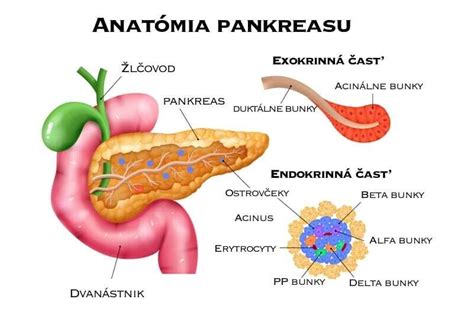
Alkohol ako Spúšťač a Zrýchľovač Pankreatitídy
Etanol, hlavná zložka alkoholických nápojov, je pre pankreas mimoriadne toxický. Jeho konzumácia môže spustiť prvotný akútny záchvat pankreatitídy alebo urýchliť prechod z akútneho štádia do chronického, sprevádzaného neustálou bolesťou, a postupným zlyhávaním exokrinnej (tvorba tráviacich enzýmov) a endokrinnej (tvorba inzulínu) funkcie žľazy. Každý „experiment“ s dávkovaním alkoholu u pacienta s anamnézou pankreatitídy zvyšuje riziko ďalšieho záchvatu a komplikácií.
Mechanizmy poškodenia sú komplexné. Alkohol priamo stimuluje sekréciu pankreatickej šťavy, čo vedie k zvýšenému tlaku v pankreatických vývodoch. Tento stav môže spôsobiť prolaps proteínových zátok a tvorbu kameňov, ktoré ďalej blokujú odtok tráviacich enzýmov. Následná lokálna ischémia (nedokrvenie) a zápalová kaskáda vedú k nezvratnej fibróze - zjazveniu a strate funkčnej kapacity pankreasu. Na molekulárnej úrovni dochádza k priamemu toxickému poškodeniu acinárnych buniek, ktoré produkujú enzýmy, a k zmene vlastností pankreatickej tekutiny, čím sa žľaza stáva zraniteľnou dokonca aj pri nízkych dávkach alkoholu. Tieto procesy, hoci nie sú pre pacienta okamžite viditeľné, postupne vedú k chronickému zápalu a neznesiteľnej bolesti.
Akútna pankreatitída - prehľad (príznaky a symptómy, patofyziológia, vyšetrenia, liečba)
Jednoznačný Postoj Súčasných Smerníc: Abstinenícia ako Základ Liečby
Súčasné klinické odporúčania a smernice sú v otázke alkoholu a pankreatitídy absolútne jednoznačné. Ak je pankreatitída spôsobená alkoholom, pacient musí byť informovaný o nevyhnutnosti úplnej a trvalej abstinencie. V prípadoch, keď pankreatitída nie je primárne spôsobená alkoholom (napríklad žlčovými kameňmi alebo liekmi), lekári stále dôrazne odporúčajú úplnú abstinenciu počas obdobia rekonvalescencie a aj následne, pretože alkohol môže ochorenie zhoršiť a vyvolať recidívu. Tento postoj nie je založený na morálnych princípoch, ale na pragmatickom znížení rizika, ktoré je neoddeliteľnou súčasťou štandardnej starostlivosti, rovnako ako úprava stravy a liečba bolesti.
Dôkazy z klinického výskumu sú presvedčivé. Abstinenčný režim dramaticky znižuje frekvenciu relapsov pankreatitídy. Štruktúrované krátke intervencie a vzdelávanie pacientov, ktoré sa začínajú už počas hospitalizácie, toto riziko ďalej znižujú. Randomizované a prospektívne štúdie ukazujú, že pacienti, ktorí absolvovali cielené programy na odvykanie od alkoholu, mali výrazne menej relapsov a hospitalizácií v porovnaní s tými, ktorí dostávali len všeobecné rady. Otázka teda nestojí „koľko alkoholu je možné konzumovať“, ale „ako dosiahnuť a udržať nulovú hladinu alkoholu“.
Prečo „Nulové“ Pivo a „Riedke Prípitky“ Neexistujú
Častým omylom je presvedčenie, že alkoholické nápoje s označením „bez alkoholu“ alebo s nízkym obsahom alkoholu sú bezpečné pre pacientov s pankreatitídou. Toto tvrdenie však nie je podložené fyziologickými dôkazmi. Aj nealkoholické zložky piva, ktoré nesúvisia priamo s etanolom, môžu stimulovať sekréciu pankreasu, čo je potenciálne nebezpečné počas fázy zotavenia alebo pri chronickom zápale. Štúdie na ľuďoch aj zvieratách potvrdili tento stimulačný účinok. Okrem toho, značná časť „nealkoholických“ nápojov stále obsahuje malé množstvo alkoholu (až do 0,5 % objemových), čo technicky nie je nula.
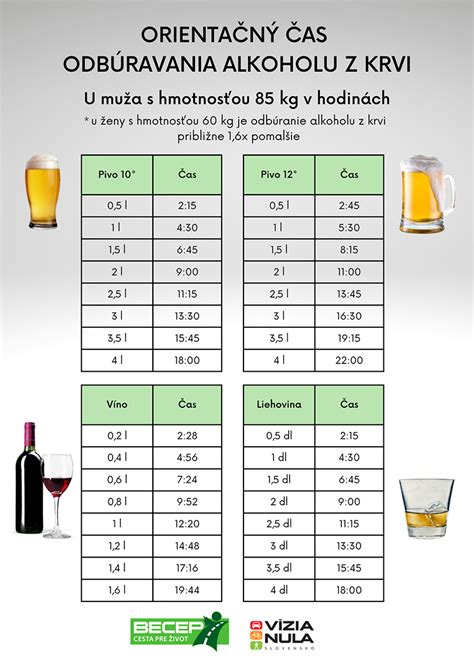
Špecializované pacientske organizácie a zdroje založené na výskumných údajoch preto odporúčajú pozorne čítať etikety a vyhýbať sa akýmkoľvek nápojom, ktoré nie sú s absolútnou istotou certifikované ako bezalkoholové. Klinické usmernenia sa vyhýbajú akýmkoľvek „povoleným mikrodávkam“. Bezpečná dávka alkoholu pre pankreas nebola stanovená, najmä u pacientov s anamnézou pankreatitídy. Experimentovanie s „osobnou toleranciou“ je vysoko rizikové. Aj keď sa stav pacienta po požití malého množstva alkoholu okamžite nezhorší, neznamená to, že nedochádza k poškodeniu. Zápal a fibróza sa vyvíjajú postupne a relaps môže byť vyvolaný kombináciou faktorov, kde stimulačný účinok nápoja pôsobí ako „posledná kvapka“.
Cesta k Trvalej Abstinencii: Praktické Kroky a Podpora
Dosiahnutie a udržanie úplnej abstinencie vyžaduje komplexný prístup, ktorý zahŕňa nielen lekársku starostlivosť, ale aj zmeny životného štýlu a silnú sociálnu podporu.
1. Včasná intervencia v nemocnici:Už počas hospitalizácie by mali lekári viesť s pacientmi krátke motivačné rozhovory, posudzovať ich riziko závislosti, poskytovať psychologickú podporu a v prípade potreby ich odkazovať na špecialistov. Táto stratégia sa ukázala ako účinnejšia pri znižovaní počtu opakovaných hospitalizácií a relapsov v porovnaní s jednoduchými odporúčaniami „piť menej“.
2. Jasné pravidlá v domácnosti:Po prepustení z nemocnice je kľúčové eliminovať alkohol a alkoholické nápoje z prostredia. To zahŕňa aj nákup a skladovanie.
3. Plánovanie alternatívnych aktivít:Vopred si naplánujte spoločenské situácie a aktivity, ktoré nezahŕňajú alkohol. Hľadajte nové koníčky, venujte sa fyzickej aktivite alebo tráávte čas s priateľmi a rodinou v prostrediach bez alkoholu.
4. Informovanie a podpora blízkych:O svojom rozhodnutí úplne prestať piť informujte svojich blízkych a požiadajte ich o podporu. Ich pochopenie a pomoc môžu byť neoceniteľné.
5. Pravidelný kontakt s lekárom a podpornými skupinami:Najmä v prvých mesiacoch po prepustení je dôležité udržiavať pravidelný kontakt s lekárom a zvážiť účasť v podporných skupinách. Zdieľanie skúseností s inými ľuďmi v podobnej situácii môže byť veľmi motivujúce.
6. Odvykanie od fajčenia:Americká gastroenterologická akadémia výslovne odporúča úplnú abstinenciu od alkoholu a súčasné ukončenie fajčenia. Nikotín zvyšuje fibrózu a zhoršuje priebeh chronickej pankreatitídy, čím sa synergicky zhoršuje poškodenie pankreasu. Odvykanie od fajčenia tak výrazne zvyšuje šance na trvalú remisiu.
7. Komplexná liečba a zmena životného štýlu:Okrem abstinencie od alkoholu a fajčenia je dôležité dodržiavať aj diétne odporúčania, zvládnuť bolesť, užívať enzýmové doplnky podľa potreby a liečiť všetky súvisiace ochorenia. Sledovanie spúšťačov, zvládanie stresu, dostatočný spánok, vyvážená strava a pravidelná fyzická aktivita nie sú len „doplnky“, ale neoddeliteľné súčasti liečebného plánu, ktorý znižuje riziko ďalšieho záchvatu.
Dlhodobé Dôsledky Abstinenčného Režimu
Dlhodobé pozorovacie štúdie pacientov po prvej epizóde akútnej alkoholickej pankreatitídy ukazujú, že až polovica z nich zažije recidívu, pričom hlavným prediktorom je pokračovanie v konzumácii alkoholu. Na druhej strane, úplná abstinencia dramaticky znižuje frekvenciu opakovaných záchvatov a zlepšuje funkciu pankreasu. Klinické prehľady konzistentne spájajú abstinenciu od alkoholu so základnou liečbou bolesti a podporou tráviacich enzýmov.
V reálnej praxi nie je len alkohol faktorom ovplyvňujúcim výsledok liečby. Fajčenie, obezita, diétne chyby a nedodržiavanie liečebných odporúčaní tiež zvyšujú riziko bolesti, exokrinnej insuficiencie a hospitalizácie. Preto musí byť program liečby komplexný a kontrola rizikových faktorov dôsledná. Čím skôr sa začne s abstinenciou a čím dôslednejšie sa dodržiava, tým väčšia je šanca spomaliť progresiu chronického procesu a zlepšiť kvalitu života.
Základným modifikovateľným faktorom relapsu je pokračovanie v užívaní alkoholu. Tam, kde sa dosiahne trvalá abstinencia, frekvencia relapsov sa blíži k nule alebo sa výrazne znižuje. Tento záver potvrdzujú observačné aj randomizované štúdie behaviorálnych intervencií. Moderné usmernenia a klinické prehľady považujú abstinenciu za základ dlhodobej stratégie liečby pankreatitídy, nie za druhoradú možnosť.
Pre pacienta s pankreatitídou nie je otázkou „ako dlho to ešte môže trvať?“, ale „ako sa môžem vyhnúť relapsu a žiť plnohodnotný život?“. Odpoveďou je úplná abstinencia, podpora rodiny a špecialistov a dôsledné zmeny životného štýlu. Táto cesta znižuje riziko recidívy a ponúka šancu na život bez neustálej hrozby ďalšieho záchvatu.
tags: #ktory #alkohol #nezatazuje #pankreas