Podžalúdkovej žľazy, odborne nazývaná pankreas, je nenápadným, no mimoriadne dôležitým orgánom v našom tele. Skrytá v hornej časti brušnej dutiny, medzi žalúdkom a chrbticou, hrá kľúčovú úlohu nielen pri trávení, ale aj pri regulácii hladiny cukru v krvi. Keď tento orgán ochorie a zapáli sa, jeho prejavy sú často bolestivé a môžu viesť k vážnym zdravotným komplikáciám. Pochopenie jeho funkcií, príčin zápalu a možností liečby je preto zásadné pre udržanie celkového zdravia.
Funkcie pankreasu: Nenahraditeľný pomocník trávenia a metabolizmu
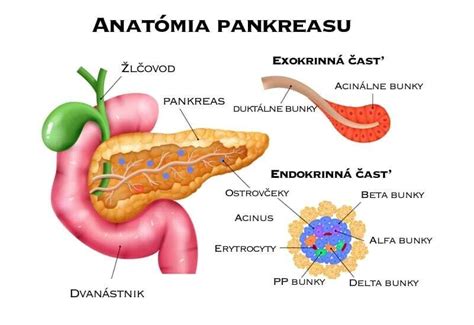
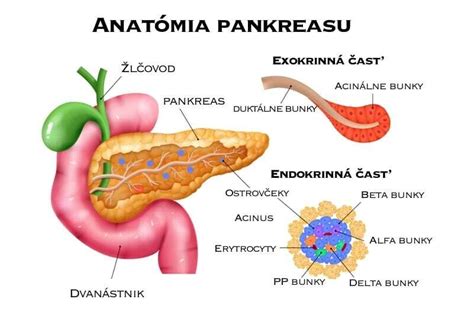
Pankreas, dlhý približne 15 až 20 centimetrov, sa svojím tvarom a štruktúrou podobá mierne zdeformovanej kukurici. Hoci jedlo ním priamo neprechádza, jeho prínos pre tráviaci proces je nezanedbateľný. Vylučuje do tenkého čreva silné tráviace enzýmy, ktoré sú nevyhnutné na rozklad cukrov, tukov a bielkovín na menšie, ľahšie vstrebateľné časti. Bez týchto enzýmov by naše telo získalo z potravy len minimálny úžitok, živiny by neboli efektívne spracované a následkom by bol deficit vitamínov a minerálov, vedúci k rôznym zdravotným problémom. V prípade poškodenia pankreasu je možné funkciu tráviacich enzýmov nahradiť externým podávaním.
Okrem exokrinnej funkcie, súvisiacej s trávením, má pankreas aj životne dôležitú endokrinnú úlohu. Produkuje dva kľúčové hormóny - inzulín a glukagón - ktoré sú zodpovedné za reguláciu hladiny krvného cukru (glukózy). Zdravý pankreas neustále monitoruje a upravuje jej hladinu, udržiavajúc ju v optimálnom rozmedzí. Po jedle, keď hladina glukózy stúpa, pankreas vylučuje inzulín, ktorý signalizuje bunkám, aby glukózu prijali a premenili ju na energiu. Nadbytočná glukóza sa ukladá vo forme glykogénu v pečeni a svaloch. Ak je naopak hladina krvného cukru nízka, pankreas produkuje glukagón, ktorý stimuluje pečeň k uvoľneniu uloženého glykogénu späť do krvného obehu, čím sa hladina cukru opäť zvyšuje. Táto dokonalá súhra inzulínu a glukagónu zabezpečuje dostatok energie pre celý organizmus. Porucha v produkcii inzulínu alebo jeho účinku vedie k metabolickému ochoreniu diabetes mellitus.
Čo škodí pankreasu? Rizikové faktory a ich dôsledky
Najčastejším ochorením postihujúcim pankreas je pankreatitída, čiže zápal pankreasu. V tomto stave orgán nesprávne funguje a vylučuje tráviace šťavy priamo na svoje vlastné tkanivá, čím ich poškodzuje a spôsobuje intenzívne bolesti. Pankreatitída sa delí na akútnu a chronickú formu, pričom obe zdieľajú spoločné rizikové faktory:
Alkohol: Nadmerné a dlhodobé požívanie alkoholu je najčastejšou príčinou chronickej pankreatitídy, zodpovednou za viac ako 70 % prípadov. Alkohol priamo poškodzuje bunky pankreasu, čo môže vyvolať akútny zápal. Opakované zápaly vedú k chronickému stavu, postupnému zlyhávaniu funkcií orgánu a v extrémnych prípadoch k nutnosti chirurgického odstránenia.
Žlčové kamene: Tieto kamene môžu zablokovať vývod, ktorým tráviace enzýmy z pankreasu smerujú do tenkého čreva. Následkom je spätné vylučovanie štiav do pankreasu, čo spôsobuje akútny zápal.
Fajčenie: Toxické látky v cigaretovom dyme poškodzujú bunky pankreasu, čím zvyšujú nielen riziko zápalu, ale aj vzniku rakoviny. Fajčiari majú 2 až 3-krát vyššiu pravdepodobnosť vzniku pankreatitídy v porovnaní s nefajčiarmi.
Strava s vysokým obsahom tukov: Najškodlivejšie sú nasýtené a transmastné tuky. Zaťažujú nielen pankreas, ktorý musí vynaložiť viac úsilia na ich rozklad, ale súvisia aj so vznikom žlčových kameňov a zvyšujú hladinu LDL ("zlého") cholesterolu.
Autoimunitné ochorenia: V približne 5 % prípadov chronickej pankreatitídy imunitný systém napáda vlastný pankreas. Tieto stavy môžu byť spojené s inými autoimunitnými zápalmi, ako je reumatoidná artritída.

Príznaky zápalu pankreasu: Od bolesti k vážnym komplikáciám
Najvýraznejším signálom problémov s pankreasom sú bolesti v hornej časti brucha, pod rebrami, ktoré môžu vyžarovať do chrbtice či iných častí brušnej dutiny. Tieto bolesti sa často zmierňujú v predklone alebo pri pokrčení nôh.
Akútna pankreatitída sa prejavuje náhlou, ostrou bolesťou, ktorá sa časom zintenzívňuje. Môže byť sprevádzaná nevoľnosťou, vracaním, búšením srdca, nadmerným potením, horúčkou a stratou chuti do jedla. Akékoľvek jedlo alebo tekutiny môžu tieto príznaky zhoršiť. V prípade akútneho záchvatu je nevyhnutné okamžite vyhľadať lekársku pomoc, pretože najťažšie formy zápalu môžu pankreas nezvratne poškodiť už za niekoľko hodín.
Chronická pankreatitída sa vyznačuje bolesťami, ktoré môžu byť rôznej intenzity a pretrvávať dlhšie obdobie. Často sa objavujú po jedle, najmä po konzumácii mastných pokrmov. Sprievodným javom chronického zápalu býva aj neprimeraná strata hmotnosti.
Short Pancreatitis Video
Diagnostika a liečba: Cesta k úľave a uzdraveniu
Diagnostika zápalu pankreasu zahŕňa lekársky pohovor zameraný na symptómy a životný štýl pacienta, fyzikálne vyšetrenie, ako aj laboratórne testy (krvné a močové). Zobrazovacie metódy ako ultrazvuk, CT alebo MRI môžu pomôcť určiť rozsah poškodenia.
Liečba akútneho záchvatu pankreatitídy často vyžaduje hospitalizáciu. Základom je infúzna liečba na udržanie hydratácie a podávanie liekov proti bolesti. Pacient nesmie jesť ani piť, aby sa minimalizovalo vylučovanie tráviacich enzýmov. V prípade ľahších foriem trvá liečba zvyčajne do týždňa. Dôležité je obmedzenie alkoholu, fajčenia a zmena stravovacích návykov. Lekár môže odporučiť stravu s nízkym obsahom tukov, obmedzenie vyprážaných, korenených a dráždivých jedál, s dôrazom na pestrú a na živiny bohatú stravu. Podpora môže byť zabezpečená aj užívaním vitamínov skupiny B a E, či minerálov ako železo, vápnik, horčík a zinok.
Chronická pankreatitída si vyžaduje výrazné a dlhodobé zmeny životného štýlu. Absolútny zákaz alkoholu a fajčenia je nevyhnutný. Strava by mala byť nízko-tukov a bohatá na bielkoviny. Pacienti zostávajú pod dohľadom gastroenterológa s pravidelnými kontrolnými vyšetreniami. V niektorých prípadoch môže chronický zápal viesť k rozvoju diabetes mellitus alebo dokonca k onkologickému ochoreniu.
V prípade žlčových kameňov, ktoré sú častou príčinou akútnej pankreatitídy, môže byť potrebný zákrok na ich odstránenie, napríklad endoskopická retrográdna cholangiopankreatografia (ERCP), alebo neskôr aj chirurgické odstránenie žlčníka.
Život bez pankreasu: Možnosti a výzvy
V prípadoch extrémneho poškodenia pankreasu, alebo pri onkologickej diagnóze, môže byť nevyhnutné jeho chirurgické odstránenie (pankreatektómia). Hoci ide o vážny zákrok, ľudia môžu žiť aj bez pankreasu. Vyžaduje si to však celoživotnú substitučnú liečbu - pravidelné podávanie tráviacich enzýmov v tabletovej forme a dopĺňanie inzulínu. Často je potrebná aj liečba proti bolesti.
Prevencia: Kľúč k ochrane podžalúdkovej žľazy
Predchádzanie problémom s pankreasom spočíva predovšetkým v zdravom životnom štýle.
Abstinencia alkoholu: Úplné vyhýbanie sa alkoholu je najlepšou prevenciou, najmä po prekonaní akútnej pankreatitídy.
Zdravá strava: Obmedzenie konzumácie tukov, najmä nasýtených a transmastných, je kľúčové. Strava by mala byť bohatá na ovocie, zeleninu, celozrnné produkty a chudé bielkoviny.
Nefajčenie: Odvykanie od fajčenia výrazne znižuje riziko ochorení pankreasu.
Udržiavanie zdravej hmotnosti: Obezita zvyšuje riziko zápalu pankreasu.
Pravidelný pohyb: Fyzická aktivita prospieva celkovému metabolizmu a pomáha udržiavať zdravú hmotnosť.
Kontrola hladiny tukov v krvi: U osôb s vysokou hladinou cholesterolu a triglyceridov je dôležitá pravidelná kontrola a dodržiavanie liečby.
Opatrnosť pri liekoch: Niektoré lieky môžu potenciálne dráždiť pankreas. Vždy informujte svojho lekára o všetkých liekoch, ktoré užívate.
Problémy s pankreasom je nevyhnutné riešiť už pri prvých príznakoch. Ignorovanie varovných signálov môže viesť k vážnym a dlhodobým zdravotným následkom. Včasná diagnostika a správna liečba sú základom pre úspešné zvládnutie ochorení podžalúdkovej žľazy.
tags: #podrazdeny #pankreas #po #alkohole