Chirurgické zákroky na hlave, vzhľadom na ich citlivosť a dôležitosť centrálnej nervovej sústavy, si vyžadujú mimoriadnu opatrnosť v pooperačnom období. Jednou z kľúčových oblastí, ktorá si vyžaduje zvýšenú pozornosť, je konzumácia alkoholu. Vplyv alkoholu na proces hojenia, riziko komplikácií a interakcie s liekmi po operácii hlavy sú témy, ktoré si zaslúžia detailné rozobratie. Tento článok sa ponorí do hĺbky problematiky, od historických súvislostí anestézie až po moderné prístupy k rehabilitácii po cievnej mozgovej príhode, pričom sa zameria na špecifické rizika spojené s alkoholom v kontexte neurochirurgických zákrokov a iných vážnych zdravotných stavov.

Alkohol a jeho vplyv na pooperačné hojenie
Po akomkoľvek chirurgickom zákroku, a obzvlášť po operácii hlavy, je konzumácia alkoholu vo všeobecnosti neodporúčaná. Existuje niekoľko zásadných dôvodov, prečo je tomu tak. Po prvé, alkohol môže negatívne ovplyvniť proces hojenia. Znižuje schopnosť tela regenerovať tkanivá a môže predĺžiť dobu potrebnú na zotavenie. Po druhé, alkohol zvyšuje riziko krvácania. V pooperačnom období je dôležité minimalizovať akékoľvek faktory, ktoré by mohli viesť k nežiaducemu krvácaniu, najmä v oblasti mozgu. Alkohol riedi krv a môže tak zvýšiť pravdepodobnosť vzniku hematómov alebo iných krvácavých komplikácií. Po tretie, alkohol môže interagovať s liekmi, ktoré pacient užíva po operácii. Mnohé pooperačné lieky, vrátane analgetík, antibiotík a liekov proti zrážaniu krvi, môžu mať nebezpečné interakcie s alkoholom, ktoré môžu viesť k zhoršeniu vedľajších účinkov alebo k zníženiu účinnosti samotných liekov. V neposlednom rade, alkohol predstavuje záťaž pre pečeň, ktorá hrá kľúčovú úlohu pri metabolizme liekov a detoxikácii organizmu. Po operácii, keď je telo už oslabené, je vhodné minimalizovať akúkoľvek dodatočnú záťaž pre tento dôležitý orgán.
Existujú však aj situácie, kedy je riziko miernejšie. V prípade malých chirurgických zákrokov, bez užívania liekov proti bolesti či na riedenie krvi, konzumácia malého množstva alkoholu nie je striktne vylúčená. Avšak, naše vedomosti sú najmä z oblasti liekov, a preto nedokážeme adekvátne posúdiť invazívnosť chirurgického zákroku a s ním spojené možné riziká. Vzhľadom na to, pitie alkoholu je na vlastnom uvážení, prípadne sa poraďte so svojím ošetrujúcim lekárom.
Historický kontext anestézie a jej vývoj
Pochopenie súčasných postupov v chirurgii a anestézii vyžaduje pohľad do minulosti. Pred stáročiami sa na tlmenie bolesti pri chorobe alebo po ťažkom úraze používali rôzne metódy, vrátane zmesi bylín, alkoholu, omračujúceho úderu do hlavy, či dokonca obojstranná kompresia krčnej tepny. Tieto metódy boli však často neúčinné a spojené s vysokým rizikom.
Skutočný pokrok nastal s objavom éteru a neskôr chloroformu ako anestetík. V osvietenstve a 18. storočí, kedy sa uskutočnila väčšina objavov spojených s anestetikami, boli objavené aj oxid uhličitý, kyslík a oxid dusný. Dva hlavné účinky pri inhalácii oxidu dusného - eufória a analgézia (zmierňovanie bolesti) - otvorili cestu k modernej anestézii.
- storočie prinieslo ďalšie významné objavy: kokaín, techniku blokovania periférnych nervov a spinálnu a epidurálnu anestéziu. V roku 1942 bola objavená svalová relaxácia pri operácii slepého čreva pomocou juhoamerického jedu kurare. Prvé moderné lokálne anestetikum - lidokaín - bolo zavedené do praxe v roku 1948, a o dva roky neskôr sa zaviedli všetky prvky modernej anestézie. Súčasne sa riešila aj otázka doručovania inhalačných anestetík do tela, čo viedlo k vývoju rôznych masiek a inhalátorov.
Tieto historické míľniky sú prezentované na výstave "TVOJ pokojný SPÁNOK patrí inému" v Slovenskom technickom múzeu v Košiciach. Nápad na túto výstavu pochádza od anestéziológov z I. kliniky anestéziológie a intenzívnej medicíny. S myšlienkou odprezentovať vývoj anestéziológie v Košiciach sa pohrávali dlhšie, zbierali a odkladali staré prístroje a pomôcky, ktoré by inak skončili v zbere alebo na šrotovisku.
Stručná história anestézie
Cievna mozgová príhoda (CMP) a jej súvislosť s alkoholom
Náhle cievne mozgové príhody (CMP), známe aj ako mŕtvice, patria v Európe k tretej najčastejšej príčine smrti a sú najčastejšou príčinou trvalej invalidity u ľudí po päťdesiatke. Poškodzujú mozog a jeho centrá prerušením alebo znížením prívodu krvi, kyslíka a živín do nervových tkanív, čo vedie k ich odumieraniu.
Pitie príliš veľkého množstva alkoholu môže výrazne zvýšiť riziko CMP. Pravidelné nadmerné pitie, ale aj jednorazová nadmerná konzumácia, môžu viesť k zvýšeniu krvného tlaku, ktorý je spojený s viac ako polovicou všetkých mozgových príhod. Okrem toho, alkohol môže spustiť ochorenie srdca nazývané fibrilácia predsiení (AF). Jedinci s AF majú päťkrát vyššiu pravdepodobnosť, že zažijú mozgovú príhodu, pretože AF môže spôsobiť zrážanie krvi v srdci, a tieto zrazeniny sa môžu dostať do mozgu a spôsobiť mŕtvicu. Ľudia, ktorí majú mozgovú príhodu súvisiacu s AF, majú väčšiu pravdepodobnosť úmrtia alebo vážneho postihnutia.
Alkohol tiež môže interagovať s liekmi, ktoré vám lekár predpísal na liečbu AF, a môže tiež zmeniť, ako vaše telo reaguje na inzulín, čo je dôležité pre ľudí s cukrovkou. Nadváha, ktorá je tiež spojená s nadmernou konzumáciou alkoholu, zvyšuje riziko mŕtvice. Poškodenie pečene spôsobené nadmerným alkoholom môže zabrániť produkcii látok, ktoré napomáhajú zrážaniu krvi.
Horný denný limit pre konzumáciu alkoholu je 2 jednotky pre mužov a 1 jednotka pre ženy, pričom jedna jednotka zodpovedá 10 ml čistého alkoholu. Je dôležité si uvedomiť, že sme často v situáciách, kedy pravdepodobne vypijeme viac, ako je odporúčaný limit.
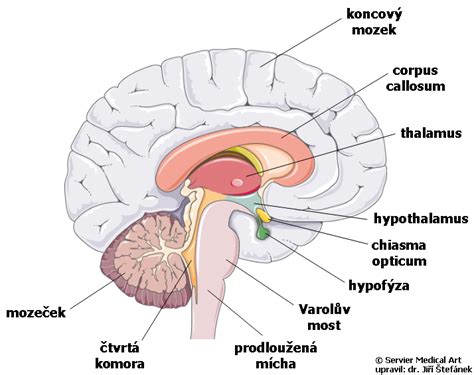
Príznaky, diagnostika a liečba CMP
Rozpoznanie príznakov CMP je kľúčové, pretože pri mozgovej príhode ide o čas a každá minúta sa počíta. Medzi hlavné príznaky patria:
- Slabosť alebo ochrnutie polovice tela
- Poruchy prehĺtania a reči
- Bolesti hlavy, nauzea, zvracanie
- Strata svalového tonusu a nemožnosť kontrolovaných pohybov
- Inkontinencia
- Poruchy vnímania a strata zmyslového rozlišovania (hmat, zrak, sluch, reč, čuch, rovnováha)
- Psychologické a emocionálne problémy (depresia, úzkosť, zmeny nálady)
- Problémy s chápaním, postihnutie pamäti a sústredenia
Diagnostika CMP začína základnými klinickými vyšetreniami. Pri podozrení na CMP sa vykonáva CT mozgu. Ak CT nič neukáže, ale príznaky pretrvávajú, lekári môžu zopakovať CT alebo pacienta poslať na magnetickú rezonanciu mozgu (MRI), prípadne s kontrastnou látkou na zobrazenie ciev. Dôležité sú aj vyšetrenia srdca (echokardiografické vyšetrenie) a krčných ciev (ultrazvukové vyšetrenie), ktoré môžu odhaliť fibriláciu srdca alebo aterosklerózu.
Liečba CMP závisí od typu príhody (ischemická alebo hemoragická) a od času, ktorý uplynul od prvých príznakov. Pri ischemickej CMP je cieľom čo najskôr spriechodniť upchatú cievu. Do 4,5 hodín od vzniku príznakov je možná trombolýza (podanie lieku na rozpustenie zrazeniny) alebo trombektómia (odstránenie zrazeniny cez katéter) do 6 hodín. Liečba hemoragickej CMP zahŕňa liečbu vysokého krvného tlaku a úpravu zrážanlivosti krvi.
Starostlivosť a rehabilitácia pacienta po CMP
Starostlivosť o pacienta po CMP je komplexný proces, ktorý si vyžaduje trpezlivosť, porozumenie a koordinovaný prístup zdravotníckych pracovníkov a rodiny. Po prekonaní CMP môžu zostať rôzne následky, ktoré si vyžadujú starostlivosť špecialistov - rehabilitačného lekára, logopéda, neurológa. Existujú rôzne rehabilitačné pomôcky, ktoré môžu uľahčiť život.
Sociálne dopady CMP môžu viesť k izolácii a zníženiu príjmov v rodine. Starostlivosť je náročná a dlhodobá, preto je dôležité zapojiť pacienta do aktívnej spolupráce. Pacienti po CMP môžu mať problémy s kontrolou emócií, objavuje sa skľúčenosť, depresia, úzkosť a strach.
Ako pomôcť pacientovi po CMP:
- Snažte sa vcítiť do jeho problémov.
- Ignorujte nevhodné správanie a podporujte vhodné správanie.
- Nenechávajte ho osamote. Hovorte s ním.
- Psychologická podpora je mimoriadne dôležitá.
- Aktívna spolupráca a dôvera sú základom úspešnej liečby.
Základné aspekty starostlivosti o pacienta s CMP:
- Hygienická starostlivosť: Pravidelná hygiena, starostlivosť o pokožku, prevencia dekubitov.
- Starostlivosť o stravovanie a príjem tekutín: Pozor na poruchy prehĺtania, pri akútnych stavoch kŕmenie sondou, dostatočný príjem tekutín.
- Polohovanie pacienta: Správne polohovanie zabraňuje spasticite, kontraktúram, bolestiam a problémom s obehom. Pacienta polohujeme každé 2 hodiny.
- Rehabilitácia: Včasná rehabilitácia je nevyhnutná. Začína pasívnou mobilizáciou a postupne prechádza k aktívnym pohybom. Dôležité je cvičiť všetky postihnuté kĺby, učiť sa samostatné pohyby, pretáčanie na lôžku, posadzovanie, vstávanie a nácvik chôdze.
- Aktivity denného života: Cieľom je pomôcť pacientovi vykonávať čo najviac bežných činností samostatne, stimulovať jeho zmysly a zapájať ho do rodinného života.
Nedostatok fyzioterapeutov v bežných nemocniciach často neumožňuje poskytovať dostatočne intenzívnu rehabilitáciu. Preto je dôležité zabezpečiť kvalitnú rehabilitáciu v špecializovanom rehabilitačnom zariadení. Včasná neurorehabilitácia dokáže výrazne zlepšiť prognózu pacienta a vrátiť ho späť do každodenného života.
PharmDr. Dobrý deň, ďakujeme za Vašu otázku. Vhodnosť konzumácie alkoholu záleží napríklad aj od užitých či užívaných liekov a celkového zdravotného stavu. Vo všeobecnosti sa po akomkoľvek chirurgickom zákroku pitie alkoholu neodporúča nakoľko môže dôjsť k zhoršeniu hojenia, zvýšenie rizika krvácania, interakcie s inými liekmi, záťaži pečene. V prípade malých chirurgických zákrokov, bez užívania liekov proti bolesti či na riedenie krvi, konzumácia malého množstva nie je vylúčená. Avšak naše vedomosti sú najmä z oblasti liekov a preto nedokážem adekvátne posúdiť invazívnosť chirurgického zákroku a s ním spojené možné riziká. Vzhľadom na to, pitie alkoholu je na vlastnom uvážení, prípadne sa poraďte so svojím ošetrujúcim lekárom. Prajem pekný zvyšok dňa.