Vzťah medzi alkoholom a epileptickým záchvatom je komplexný a často podceňovaný. Zatiaľ čo alkohol je bežnou súčasťou spoločenského života, jeho konzumácia môže mať vážne dôsledky pre jedincov náchylných na epileptické záchvaty, ale aj pre tých, ktorí epilepsiu zatiaľ nemajú diagnostikovanú. Tento článok sa podrobne venuje prepojeniu alkoholu a epilepsie, od mechanizmov spustenia záchvatov až po odporúčania pre prevenciu a zvládanie. Informácie sú určené širokej verejnosti, od študentov až po odborníkov v oblasti zdravotníctva.
Alkohol ako spúšťač epileptického záchvatu
Je vedecky preukázaná súvislosť medzi užívaním alkoholu a vznikom epileptických záchvatov. Medzi pacientmi s abúzom (nadužívaním) alkoholu je výskyt epileptických záchvatov a epilepsie častejší než u zvyšku populácie. U pacientov závislých na alkoholu sa epileptické záchvaty vyskytujú dokonca až 3-krát častejšie. Osoby, ktoré často pijú väčšie množstvo alkoholu, nie sú ohrozené len vznikom tzv. "withdrawal seizures" (epileptické záchvaty pri náhlom vysadení alkoholu), ale majú 3-krát vyššie riziko vzniku epilepsie ako chronického ochorenia než zvyšok populácie.
Riziko vzniku epileptického záchvatu súvisí s výškou dávky konzumovaného alkoholu. Relatívne bezrizikové sú pre vypuknutie epileptického záchvatu dávky nižšie než 50 g alkoholu denne (približne 2 drinky). Pre tých, ktorí pijú 51-100 g alkoholu denne, sa zvyšuje riziko epileptického záchvatu 3-krát; pri dávke viac ako 200 g alkoholu denne sa potom zvyšuje ešte viac, uvádza 15 až 20-krát.
Akútna intoxikácia a náhle vysadenie alkoholu
Z hľadiska rizika spustenia epileptického záchvatu je alkohol najrizikovejší pri akútnej intoxikácii a pri jeho náhlom vysadení. V literatúre sú najčastejšie diskutované a najviac prebádané epileptické záchvaty vzniknuté pri vysadení alebo znížení dávky alkoholu, tzv. „withdrawal seizures“. Tento typ záchvatov sa vyskytuje približne u 23 % pacientov zneužívajúcich alkohol. Záchvaty sa typicky vyskytujú v rozmedzí siedmich až 48 hodín po poslednom požití alkoholu.
Je dôležité poznamenať, že epileptický záchvat nečakajte vo chvíli, keď hladina alkoholu dosahuje vo vašej krvi vrchol. Pomerne často sa aj u alkoholikov objaví až v období abstinenčných príznakov. Menej často sa objavuje vo fáze akútnej opitosti.
Štádiá poškodenia mozgu v súvislosti s alkoholom a epilepsiou
Chronické nadužívanie alkoholu môže viesť k postupným zmenám v mozgu, ktoré zvyšujú náchylnosť k epileptickým záchvatom. Tieto zmeny možno rozdeliť do dvoch hlavných štádií:
Prvé štádium: Akútne abstinenčné záchvaty
Toto štádium postihuje jedincov, ktorí nemajú ešte dlhú anamnézu nadužívania alkoholu. Vyskytujú sa u nich epileptické záchvaty počas náhleho vysadenia alkoholu. Mimo abstinencie sa u nich záchvaty nevyskytujú. Títo jedinci zvyčajne nemajú závažné zdravotné komplikácie súvisiace s chronickou závislosťou. Ochorenie je v tomto štádiu často reverzibilné s adekvátnou liečbou odvykacieho stavu.
Druhé štádium: Chronické neurologické komplikácie
Druhé štádium sa vyskytuje častejšie u starších jedincov s dlhšou anamnézou užívania alkoholu a s početnejšími zdravotnými, a najmä neurologickými komplikáciami. Medzi tieto komplikácie patria napríklad mozková atrofia, mozečkový syndróm či polyneuropatia, ktoré sú priamo spojené s chronickým nadužívaním alkoholu. U týchto jedincov sa vyskytujú záchvaty nielen v rámci náhleho vysadenenia alkoholu, ale aj mimo abstinencie, čo naznačuje trvalejšie poškodenie mozgu a zvýšenú epileptogénnu aktivitu.
Rozlíšenie jednotlivých štádií má význam pre zahájenie adekvátnej liečby, vrátane nastavenia antiepileptickej medikácie. Pre prevenciu vzniku epileptických záchvatov má zásadný význam adekvátna liečba vlastného alkoholového odvykacieho stavu. Častou chybou je nedostatočná liečba s príliš nízkymi dávkami podávaných liekov, ktoré nerešpektujú vysokú toleranciu pacienta k liečbe.
Iné psychoaktívne látky a ich vzťah k epilepsii

Okrem alkoholu existuje aj rad ďalších psychoaktívnych látok, ktoré môžu ovplyvniť vznik epileptických záchvatov.
Stimulanciá: Kokaín a heroín
Kokaín a heroín majú tiež prokonvulzívnu aktivitu, čo znamená, že môžu prispievať k spusteniu epileptických záchvatov. Štúdie poukazujú na zvýšený výskyt záchvatov u hospitalizovaných užívateľov kokaínu.
Psychostimulanciá a nadmerné dávkovanie
Psychostimulanciá, ako napríklad amfetamíny alebo MDMA, spúšťajú epileptické záchvaty zväčša len pri nadmernom dávkovaní. Pri zodpovednom užívaní v terapeutických dávkach je riziko nižšie, avšak aj v tomto prípade je potrebná opatrnosť a lekársky dohľad.
Kanabinoidy: Rozporuplný vzťah
Vzťah kanabinoidov (látok obsiahnutých v marihuane) a epilepsie je rozporuplný. Niektoré výskumy naznačujú potenciálny antiepileptický účinok, zatiaľ čo iné štúdie poukazujú na možnosť provokácie záchvatov u citlivých jedincov, najmä v kombinácii s inými látkami alebo pri užití vysokých dávok.
Energetické nápoje a ich kombinácia
Jedna z najhorších kombinácií pre spustenie epileptického záchvatu sú blikajúce svetielka, ponocovanie a alkohol v kombinácii s energetickým nápojom. Energetické nápoje samy o sebe môžu vďaka vysokému obsahu kofeínu a iných stimulantov prispievať k zvýšeniu dráždivosti mozgu.
Epilepsia: Pochopenie základov
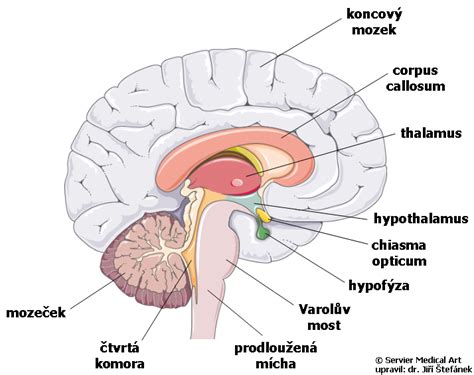
Epilepsia je chronické neurologické ochorenie charakterizované opakovanými, spontánnymi epileptickými záchvatmi. Záchvat je výsledkom abnormálnej, nadmernej elektrickej aktivity nervových buniek v mozgu.
Čo je epileptický záchvat a čo nie je?
Za epileptický záchvat sa považuje taký, ktorý pochádza z patologickej hyperexcitačnej aktivity v mozgu, vyskytuje sa opakovane, spontánne, bez provokujúcich momentov. Lekári začínajú hovoriť o epilepsii vtedy, keď pacient prekoná minimálne dva neprovokované epileptické záchvaty.
Je veľa stavov, ktoré sú sprevádzané kŕčmi, ale nemusí ísť o typický epileptický záchvat. Porucha vedomia s kŕčmi sa môže objaviť aj po užití rôznych liekov, drog, jedov, pri nedokysličení mozgu či výkyvoch hladiny cukru. Kŕče sa objavia aj pri závrate alebo sú prejavom zvýšenej dráždivosti nervovo-svalového systému.
Typy epileptických záchvatov
Epileptické záchvaty sa delia na parciálne a generalizované:
Parciálne záchvaty: Elektrický výboj je ohraničený v jednej časti mozgu.
- Jednoduché parciálne záchvaty: Prejavujú sa napr. zášklbmi tváre, končatiny, mravenčením alebo tŕpnutím. Môžu zahŕňať aj tzv. "snové stavy", pocit déjà vu, či halucinácie pachov.
- Komplexné parciálne záchvaty: Pacient môže prekladať veci, byť agresívny, nahnevaný, točiť sa na mieste. Častým prejavom je zahľadenie sa, mľaskanie, oblizovanie, mrkanie viečkami. Vedomie a pamäť sú čiastočne alebo úplne zakalené. Aura, ktorá niekedy predchádza záchvatu, je považovaná za formu záchvatu s minimálnymi prejavmi.
Generalizované záchvaty: Elektrickým výbojom je postihnutý celý mozog.
- Veľký záchvat (grand mal): Charakterizuje ho náhly začiatok, prudké stiahnutie svalov, strata vedomia, pád. Nasleduje kŕč, zášklby končatín, pohryzenie jazyka, pena pri ústach, pomočenie. Po záchvate nasleduje obdobie zmätenosti a dezorientácie.
Príčiny epilepsie
Epilepsia nie je jednoznačne dedičné ochorenie. Niektoré formy sú geneticky podmienené (idiopatická epilepsia), s dedičnosťou odhadovanou na 10-13%. Oveľa častejšie sú však symptomatické epilepsie, kde je dokázateľné štrukturálne poškodenie mozgu. Medzi príčiny patria:
- Úrazy hlavy (otvorené poranenia, krvácanie, zlomeniny lebky)
- Mozgové nádory
- Poškodenie mozgu po cievnej mozgovej príhode (krvácanie, nedokrvenie)
- Infekcie mozgu (zápal mozgových blán, mozgový absces)
- Neurodegeneratívne ochorenia
- Poškodenie mozgu plodu počas vnútromaternicového rastu alebo pôrodu
- Metabolické ochorenia
- Chronický alkoholizmus a užívanie drog
Prvá pomoc - epileptický záchvat
Diagnostika a liečba epilepsie
Diagnostické metódy
Pri podozrení na epilepsiu je nevyhnutné navštíviť neurológa. Základom diagnostiky sú:
- Zobrazovacie vyšetrenia mozgu: CT, MRI (vrátane angiografie), PET.
- EEG (elektroencefalografia): Záznam elektrickej aktivity mozgu. Používajú sa aj aktivačné metódy ako fotostimulácia, spánková deprivácia a hyperventilácia.
- Video EEG monitorovanie: Súčasné snímanie obrazu a mozgovej aktivity.
- Laboratórne vyšetrenia: Informujú o vnútornom prostredí organizmu.
- Anamnéza: Detailné zistenie okolností vzniku ochorenia, vrátane rodinnej anamnézy, pôrodu, vývoja dieťaťa, okolností prvého záchvatu a možných provokujúcich faktorov (alkohol, drogy, stres, spánková deprivácia).
Je dôležité odlíšiť epileptický záchvat od iných stavov, ako sú psychogénne neepileptické záchvaty, poruchy srdcového rytmu alebo synkopy.
Liečba epilepsie
Cieľom liečby je stabilizovať membrány nervových buniek a zabrániť ich nadmernej patologickej epileptogénnej aktivite.
- Farmakologická liečba: Základom sú antiepileptiká, ktoré zabraňujú opakovaniu záchvatov. Voľba lieku je individuálna a závisí od typu epilepsie a celkového zdravotného stavu pacienta. Dávka sa zvyšuje postupne. U 70 % pacientov sa dosiahne úplné vymiznutie alebo podstatné zníženie záchvatov (kompenzovaná epilepsia). U 30 % pacientov, kde liečba nie je účinná (farmakorezistentná epilepsia), sa zvažujú ďalšie možnosti.
- Epileptichirurgická liečba: Pri farmakorezistentnej epilepsii je možné odstrániť malý okrsok mozgu, ktorý funguje ako epileptické ohnisko. Táto liečba je úspešná u 70-90 % pacientov, v závislosti od lokalizácie ohniska.
- Stimulácia blúdivého nervu (nervus vagus): Alternatívna metóda liečby farmakorezistentnej epilepsie.
Život s epilepsiou a prevencia záchvatov

Dodržiavanie správnej životosprávy je kľúčové pre zníženie počtu záchvatov:
- Spánok: Dostatočný a pravidelný spánok, rovnaký čas ukladania sa na spánok a vstávania, neponocovanie. Popoludňajšie zdriemnutia nie sú vhodné. Nevhodná je práca na smeny a nočná práca.
- Alkohol a drogy: Úplne nevhodné.
- Energetické nápoje: Konzumácia je nevhodná.
- Strava: Niektoré typy epilepsií reagujú pozitívne na ketogénnu diétu (s obmedzením sacharidov), najmä v detskom veku.
- Šport: Možný je pod dozorom, napr. plávanie. Neodporúčajú sa športy s rizikom úrazu pri záchvate alebo s hlbokým dýchaním (napr. beh).
Šoférovanie a epilepsia
Osoby s epilepsiou nie sú automaticky vylúčené z vedenia motorových vozidiel. Musia spĺňať určité podmienky, najmä byť bez záchvatov na stabilnej liečbe. Vodičské oprávnenie môže byť vrátené po dôkladnom posúdení neurológom. V prípade pretrvávajúcich záchvatov je šoférovanie nebezpečné pre pacienta aj okolie.
Alkohol a epilepsia: Jasné odporúčanie
Užívanie alkoholu je pri epilepsii úplne nevhodné a striktne zakázané, pretože alkohol epileptické záchvaty provokuje. Aj malé množstvo alkoholu, najmä v kombinácii s inými spúšťačmi, môže viesť k záchvatu.
Spoločenské vnímanie a stigmy
Napriek pokrokom v medicíne sa ľudia s epilepsiou stále stretávajú so stigmatizáciou. Zamestnávatelia sa obávajú ich záchvatov, čo vedie k diskriminácii v práci. Deti s epilepsiou môžu mať obmedzenia v účasti na spoločenských aktivitách. Tieto predsudky môžu viesť k tomu, že pacienti svoju chorobu zatajujú, čo má negatívny vplyv na ich psychickú pohodu. Je dôležité hovoriť o epilepsii otvorene a búrať mýty, aby sa znížila diskriminácia a podporilo plnohodnotné začlenenie pacientov do spoločnosti. Epilepsia nie je chorobou psychiky, ale tela, a s adekvátnou liečbou a podporou môžu ľudia s epilepsiou viesť plnohodnotný život.
tags: #moze #alkohol #vyvolat #epilepticky #zachvat